¿Por qué se puede pasar la COVID-19 sin desarrollar anticuerpos?
- La inmunidad frente al coronavirus es probablemente mucho mayor de lo que muestran las pruebas serológicas
- Coronavirus: última hora en directo | Mapa de España | Mapa mundial
- Mapa de los brotes en España| Mapa de la nueva normalidad | Qué se sabe de la vacuna
La inmunidad no es necesariamente sinónimo de anticuerpos. Se trata de un principio básico que los inmunólogos llevan tiempo repitiendo, especialmente desde que estalló la pandemia de COVID-19 y comenzaron a multiplicarse las informaciones sobre cómo responde el organismo humano a los ataques del nuevo virus. Si se tiene en cuenta este hecho, el grado de inmunidad de la población seguramente sea mucho mayor de lo que reflejan las pruebas serológicas, que se basan únicamente en anticuerpos IgG e IgM (inmunoglobulina G y M).
Ahora, un estudio del Instituto y la Universidad Karolinska de Suecia vuelve a corroborarlo. El trabajo ha sido colgado en el repositorio de artículos científicos bioRxiv, lo que significa que es una prepublicación que aún no ha sido sometida a la revisión de otros investigadores. Sin embargo, apenas genera dudas, porque el grupo de trabajo es muy sólido y la institución que lo respalda es una de las más prestigiosas del mundo.
La investigación muestra que "muchas personas" que han padecido la enfermedad COVID-19 de una manera asintomática o leve muestran la llamada "inmunidad mediada" por células asesinas T, incluso aunque no hayan dado positivo en las pruebas de anticuerpos. Los autores califican esta inmunidad celular como "robusta".
"No es correcto decir que tras una infección se es inmune solo si se tienen anticuerpos", explica a RTVE.es Alfredo Corell, inmunólogo y profesor de la Universidad de Valladolid; ya que "hay anticuerpos que no se están mirando, como la IgA (inmunoglobulina A), que es muy valiosa en las infecciones por SARS-CoV-2 y no cuenta con muchos test para detectarla". "Además, el individuo ha podido generar células T citotóxicas -llamadas "asesinas"- que hayan matado a todas las células infectadas por el virus, lo que sin duda es una muy buena inmunidad celular", agrega.
Anticuerpos y células T citotóxicas
A grandes rasgos, la inmunidad se puede clasificar en dos tipos: innata y adaptativa. La inmunidad innata, que es con la que todos los seres humanos nacen, tiene un carácter inespecífico y supone la primera línea de defensa frente a los agentes infecciosos. En cambio, la inmunidad adaptativa es más selectiva frente a los patógenos, ya que tiene una memoria destinada a prevenir futuras infecciones.
La inmunidad adaptativa se divide a su vez en dos: inmunidad celular, basada en células T citotóxicas -linfocitos T-, e inmunidad humoral, basada en anticuerpos. La inmunidad celular no funciona como lo hace la humoral. Los anticuerpos neutralizan directamente al virus, mientras que el objetivo principal de los linfocitos T es destruir las células infectadas, que actúan como fábricas para los virus. No impiden la entrada del patógeno en las células, sino que evitan que el virus se disemine por el organismo humano inutilizando el lugar donde se replican.
En la inmunidad adaptativa, que es la de más alto nivel, cuando se produce una infección hay unas células que son las que toman las decisiones en función de la infección: los linfocitos T cooperadores. Estas células pueden poner en marcha una respuesta de anticuerpos, una respuesta de células T citotóxicas o una respuesta mixta. "Normalmente, casi todas las respuestas van a ser mixtas, aunque unas personas van a producir más anticuerpos y otras más células tóxicas", aclara Alfredo Corell.
Para que no se encuentre la respuesta inmune en las pruebas serológicas, los infectados tienen que haber desarrollado únicamente inmunidad celular, aunque también puede ser que solo tengan inmunoglobulina A (IgA) y no se esté detectando. O pueden tener una inmunidad mixta basada en células y en IgA. "Hay múltiples motivos por los que habiendo pasado la infección y siendo inmunes, no sale en el test de anticuerpos", determina el inmunólogo de la Universidad de Valladolid.
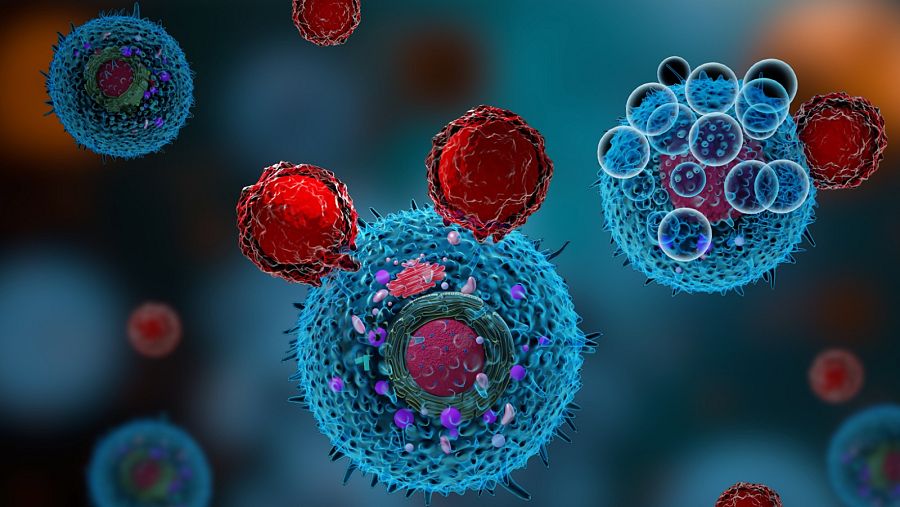
El objetivo principal de los linfocitos T es destruir las células infectadas, que actúan como fábricas. iSTOCK
El doble de respuesta celular que de respuesta humoral
Los autores del estudio sueco han mapeado la respuesta de las células T durante y después de una infección por SARS-CoV-2 (el virus que origina la enfermedad COVID-19), y los resultados indican que "aproximadamente el doble de personas ha desarrollado inmunidad de células T, en comparación con aquellos en los que podemos detectar anticuerpos", tal y como explica Marcus Buggert, uno de los investigadores.
El trabajo científico incluyó análisis inmunológicos de muestras de más de 200 personas, entre ellas asintomáticas o con enfermedad leve, así como de sus familiares, además de donantes de sangre sanos que sirvieron como grupo de control.
Una observación "interesante" es que no solo las personas diagnosticadas de COVID-19 mostraron inmunidad de células T, sino también muchos de sus familiares asintomáticos, según declara Soo Aleman, otra de las autoras. Además, tal y como manifiesta, "aproximadamente el 30%" de los donantes que habían dado sangre en mayo pasado tenía células T específicas de COVID-19, una cifra que es "mucho más alta de lo que han mostrado las pruebas de anticuerpos anteriores".
El estudio también indica que los pacientes con los síntomas más graves desarrollaron con frecuencia una fuerte respuesta de células T y de anticuerpos. En el caso de los leves o asintomáticos "no siempre fue posible detectar una respuesta de anticuerpos", pero, a pesar de ello, "muchos mostraron una marcada respuesta de células T".
Los estudios de seroprevalencia se quedarían muy cortos
Estos resultados chocarían con los estudios de seroprevalencia que intentan determinar el grado de inmunidad real de la población frente a la COVID-19, como el que está llevando a cabo en España el Ministerio de Sanidad, y cuyo resultado provisional es que apenas el 5,2% de la población española habría superado la enfermedad y desarrollado anticuerpos.
"Si se tuviera en cuenta la inmunidad celular, cambiarían muy significativamente estimaciones como la de este estudio de seroprevalencia", opina Alfredo Corell, quien no se "atreve" a dar una cifra, aunque estima que ese porcentaje "se incrementaría bastante, porque lo que dice el trabajo científico de Suecia es que se genera más respuesta celular que de anticuerpos".
Corell destaca que "no se puede calcular" el número de estos casos sin detectar, aunque no sería bajo, sobre todo "si uno piensa que aproximadamente el 80% o el 85% ha pasado la infección sin síntomas o con una sintomatología muy liviana, y esto no puede significar otra cosa que su sistema inmunitario está funcionando. Es decir, que probablemente estemos por encima del 85% de personas con defensas, y probablemente muy cerca del 100%".
Pero, tal y como apunta, detectar la respuesta inmunológica completa de la población sería una empresa prácticamente imposible de realizar, puesto que habría que emplear una tecnología "muchísimo más compleja que la utilizada en la detección de anticuerpos". "Hay que disponer de unos equipos que son los citómetros de flujo, que están en muchos hospitales y no sería tanta la limitación, pero los reactivos específicos para detectar las células T que reconocen al coronavirus no son precisamente de uso cotidiano. Se trata de una técnica de investigación, no de diagnóstico", argumenta el inmunólogo.