Las residencias se preparan para un posible rebrote de COVID-19 tras el "abandono" sufrido
- Piden a las CC.AA. una "reserva estratégica" de EPIs y PCR para estos centros y denuncian la falta de medios
- Coronavirus: última hora en directo | Mapa de España | Mapa de la desescalada | Mapa mundial
- Guía de fases de la desescalada | Así evoluciona la curva | Qué se sabe de la vacuna contra el coronavirus
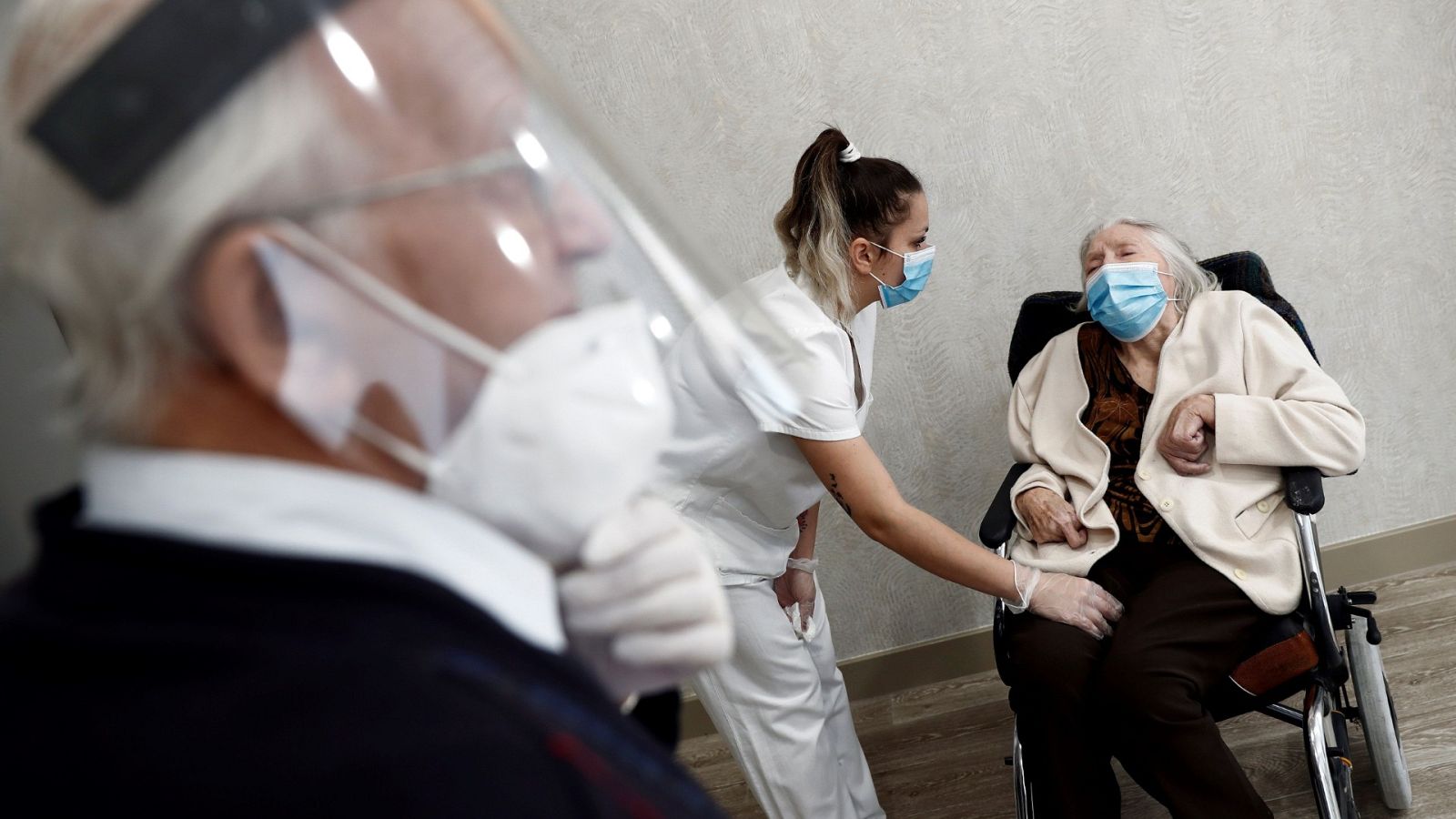

El drama vivido en las residencias de ancianos durante la pandemia de coronavirus ha puesto de manifiesto las carencias y las necesidades de un sector que ahora se prepara para el futuro-en medio del debate político y de la batalla judicial por las muertes en estos centros- y que clama por un plan de contingencia para hacer frente a posibles futuros rebrotes y exige a las autoridades que proporcionen los EPIs y los test PCR necesarios.
La desescalada de las residencias está en marcha, ya se permiten visitas de familiares en Fase 2, pero los agentes de servicios sociales muestran su “preocupación” ante un rebrote de cara a final de año.
El decreto de nueva normalidad, aprobado por el Gobierno, establece en su artículo referido a servicios sociales que las autonomías "deberán garantizar la coordinación" de las residencias de mayores "con los recursos sanitarios del sistema de salud de la comunidad autónoma en que se ubiquen", sin hacer distinción entre públicas o privadas.
Fija a su vez que los titulares de estos centros deberán "disponer de planes de contingencia" orientados a la identificación precoz de posibles casos entre residentes y trabajadores y activarán en su caso los procedimientos de coordinación con la estructura del servicio de salud que corresponda.
Se refiere así a la colaboración para que los mayores puedan ser atendidos por los hospitales o sus centros de atención primaria, algo polémico en las últimas semanas después de que la patronal principal de las residencias, CEAPS, denunciara que no se habían derivado mayores a los hospitales y el borrador que la Comunidad de Madrid envió "por error" para no hacerlo. Precisamente, Madrid es la comunidad que más investigaciones penales tiene abiertas sobre la gestión de la pandemia (88), seguida de Cataluña (29), según la Fiscalía General del Estado.
Entretanto, el número de protocolos de actuación distintos se sucede. La Vicepresidencia de Derechos Sociales y Agenda 2030 está trabajando en uno con recomendaciones generales, mientras que cada comunidad autónoma está estableciendo o ya ha establecido el suyo propio para actuar en las residencias. Y, a su vez, las asociaciones del sector han elaborado sus propias guías para ser tenidas en cuenta para las comunidades.
Acopio de EPIs y pruebas PCR constantes
¿Qué tienen en común los distintos protocolos? Las entidades fijan en los equipos de protección individual (EPI) y las realización constante de pruebas PCR a residentes y trabajadores para detectar y monitorizar posibles casos como claves para prevenir y aislar futuros contagios.
Los mayores de las residencias tienen una doble peculiaridad. Un porcentaje elevado suma patologías crónicas de riesgo y alrededor del 67% sufre demencia -lo que dificulta que cumplan las medidas de prevención, como llevar mascarillas-. Por otra parte, CEAPS matiza que algunos son asintomáticos y que otros presentan síntomas que se confunden con otras patologías, como diarrea o sensación de adormecimiento, por lo que en ocasiones no se les ha aislado correctamente.
Hasta ahora, la mayoría de ancianos muertos en residencias con síntomas compatibles con Covid-19 no había sido diagnosticado por PCR. Se estima que en toda España han fallecido cerca de 20.000 y constituyen el 71% de las muertes con coronavirus contabilizadas oficialmente en el país.
Denuncian el “abandono” por parte de la Administración
CEAPS, -que representa a 200.000 de las 385.000 plazas en residencias que hay en el país-, muestra su preocupación porque, mientras algunas comunidades autónomas les hacen llegar material “constantemente” con el que van preparándose para futuros rebrotes, “de otras comunidades no llega nada y es necesario tener EPIs en todas partes”, ha asegurado su presidenta, Cinta Pascual, a RTVE.
El presidente de la Sociedad Española de Geriatría y Gerontología (SEGG), José Augusto García Navarro, también hace un llamamiento a las autoridades. “Ahora que el mercado ha vuelto a la normalidad, es el momento de comprar para que haya una reserva estratégica” de material sanitario, porque, “ahora con la desescalada, es inevitable que haya rebrotes”.
Y coincide con él el presidente de la Asociación de Directores y Gerentes en Servicios Sociales, José Manuel Ramírez, quien denuncia, sin embargo, el "abandono" y "ensañamiento" que supone la desaparición de los mil millones de euros para servicios sociales que estaba contemplada en el fondo extraordinario no reembolsable anunciado por el Gobierno.
En concreto, el Ejecutivo anunció el 2 de mayo un fondo de 16.000 millones para que las comunidades y ciudades autónomas puedan hacer frente a los efectos de la pandemia de COVID-19, mil de los cuales iban a ir dirigidos a servicios sociales. Sin embargo, hace dos días Sánchez excluyó a los servicios sociales y fijó en el reparto en 9.000 millones para Sanidad, 2.000 para Educación y 3.000 para el ingreso mínimo vital, por lo que será cada gobierno autonómico el que decida cuánto establece para esta cuestión.
Tanto Pascual como Ramírez denuncian haberse sentido “abandonados” por las autoridades durante la pandemia. Ambos participaron la semana pasada en la Comisión de Reconstrucción en el Congreso para analizar la crisis en las residencias y aportar soluciones.
¿Deben medicalizarse las residencias de mayores?
Uno de los debates surgidos a raíz de los contagios en estos centros de mayores es si existe una necesidad de medicalizar las residencias, incorporando equipos sanitarios como respiradores y contratando médicos y enfermeros para atender a los mayores.
CEAPS, la Asociación de Directoras y Gerentes de Servicios Sociales y la SEGG muestran su rechazo en circunstancias normales, aunque consideran que puede ser una solución provisional en caso de que el sistema sanitario esté colapsado y los enfermos no puedan recibir atención por parte de los hospitales o de sus médicos de atención primaria ya que tienen derecho a la Sanidad pública.
Para CEAPS, en las residencias se trata de desarrollar “hogares, no hospitales”. Se muestra favorable de que en estos centros se disponga de oxígeno y haya “dispositivos preparados para dar una mejor calidad de la vida y para el final de la vida” en quienes estén terminales, pero incide en que si algún residente necesita “gotero o respirador, debe ser trasladado a Urgencias de un hospital”.
La Asociación de Directoras y Gerentes en Servicios Sociales pide “establecer un protocolo y que sea obligatorio” para que las personas reciban la atención sanitaria del Sistema Nacional de Salud a la que tienen “derecho” y que, “si no pueden ir al hospital, sea el hospital el que vaya a las residencias”: “Las atenciones de las residencias deben estar centradas en la persona, valorando su proyecto vital, su dignidad y su intimidad”. Y coincide en esta idea García Navarro, de la SEGG: “No son espacios médicos, sino de convivencia, aunque hay que garantizar atención médica cuando y donde sea necesario y para ello hay que ver si los centros de atención primaria necesitan más profesionales y garantizar la colaboración con los servicios de geriatría de los hospitales”.
Por último, La Sociedad Española de Geriatría y Gerontología incide en que cada residencia debe tener un plan de contingencia claro antes de que se detecte un nuevo caso, especialmente para garantizar el aislamiento, en función de la capacidad del centro. Así, en los que se pueda, se debe aislar una zona de la residencia para casos positivos o sospechosos o, en su defecto, habitaciones amplias y, en caso de no poder aislar a enfermos, derivarlos a hospitales u otras residencias donde puedan permanecer sin contacto.