Cómo afecta el calor a personas con tratamientos farmacológicos
- Algunos medicamentos pueden verse afectados por temperaturas superiores a 25-30 grados y precisan nevera o un lugar fresco
- Ciertos fármacos pueden favorecer la deshidratación, no hay que abandonar el tratamiento, pero sí beber más

Estos días de calor, las autoridades sanitarias y los medios de comunicación recuerdan la importancia de la hidratación para proteger la salud. Este mensaje también es aplicable a la ingesta de medicamentos, ya que algunos pueden favorecer, por ejemplo, que esa deshidratación llegue antes.
Con las altas temperaturas es necesario mantenerse fresco, especialmente si se está tomando algún tratamiento, porque hay fármacos que pueden afectar a la termorregulación, por ejemplo disminuyendo la capacidad de sudoración, no permitiendo que el organismo se refresque a la velocidad adecuada.
A pesar de ello, nunca hay que dejar de tomar un tratamiento prescrito, ya que la seguridad de nuestra salud podría verse gravemente comprometida. El efecto del calor se palia principalmente ingiriendo líquidos y siguiendo las recomendaciones de los sanitarios, incluso si la persona prevé que va a estar expuesta a altas temperaturas. Si se tienen dudas es preferible consultar con el médico o farmacéutico en lugar de dejar de tomar el tratamiento.
Entre los efectos indeseados de las altas temperaturas se encuentra el deterioro de los fármacos. En concreto, hay 7.000 presentaciones que necesitan una conservación especial, señalan desde el Consejo General de Farmacéuticos. Cremas, supositorios y óvulos son algunas de las presentaciones que son sensibles al calor, a pesar de que normalmente no precisan nevera para su conservación.
"Hay medicamentos que no necesitan bajas temperaturas, pero que tampoco pueden estar expuestos a temperaturas superiores a los 25 °C, por lo tanto, también hay que cuidarlos", ha explicado a RTVE.es Piedad García Marcos, vocal nacional de Oficina de Farmacia del Consejo General de Colegios de Farmacéuticos de España. Para este grupo de medicamentos, hay que buscar un lugar fresco, ha añadido.
La farmacéutica ha subrayado la importancia de guardar en nevera aquellos medicamentos que necesitan conservarse entre 2 y 8 grados (vacunas, insulinas, tratamientos hormonales...) y ha recordado que durante los viajes deben transportarse también con refrigeración, incluso con neveras portátiles.
Asimismo, ha aclarado que cuando se dispensa este tipo de fármacos, se informa al usuario de su conservación y que también está descrito en el prospecto. "Si no se tiene a mano, se puede consultar de forma online".
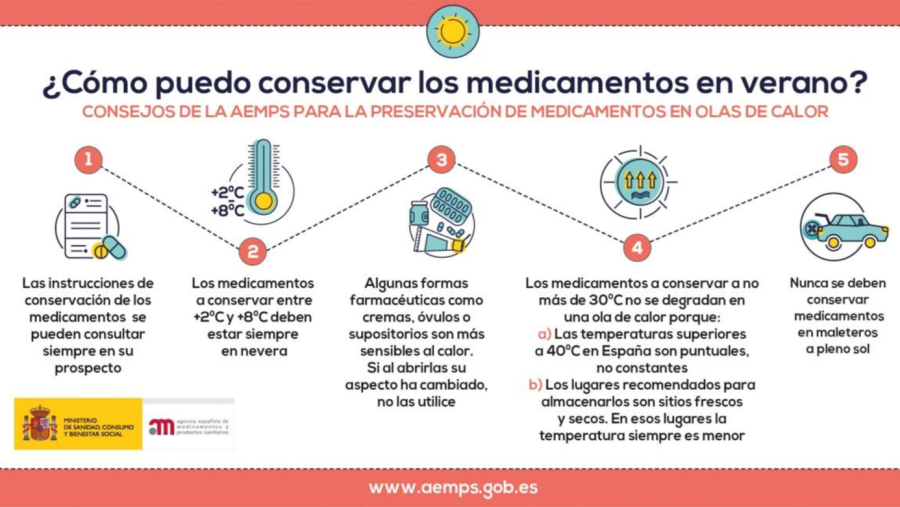
Infografía infomativa sobre la conservación de medicamentos realizada por COFC Colegio Oficial de Farmacéuticos de A Coruña
Medicamentos que afectan a la termorregulación
Respecto a los medicamentos que alteran la termorregulación del organismo, se encuentran los que actúan a nivel central y los que lo hacen a nivel periférico. Los primeros pueden incrementar de manera directa la temperatura corporal. En este grupo se enmarcan los antidepresivos o antipsicóticos, por este motivo, en verano, donde ya la temperatura ambiental sube, hay que tomar precauciones, ha advertido García.
Algunas recomendaciones cuando se toman estos fármacos son "no exponerse especialmente a las temperaturas altas, si es posible evitar las horas centrales, especialmente la exposición directa al sol y sobre todo, aumentar la hidratación", ha señalado, y que además será recomendable "adaptar la alimentación con comidas menos copiosas y más ligeras, con más aporte de frutas y verduras".
Otros fármacos que afectan a nivel central son las hormonas tiroideas, que "aumentan la temperatura al incrementar el metabolismo basal, cuando la dosis no está ajustada", ha aclarado García. Por ello, estar en una de ola de calor es un factor a tener en cuenta.
También analgésicos como el tramadol y antitusivos pueden aumentar la temperatura corporal.
Piedad García ha hecho hincapié en la importancia de los medicamentos con efecto diurético, que pueden agravar los efectos del calor o favorecer la deshidratación y la pérdida de electrolitos. "Hay que insistir en la hidratación, en la atención continua, incluso cuando el paciente refiere que no tiene sensación de seco" ha explicado y ha aclarado que este caso "suele ser también el de personas mayores porque tienen menos percepción de la sed". Por ello, advierte del papel clave del cuidador, "nosotros tendremos que fomentar que estén perfectamente hidratados."
Otra complicación que puede surgir con los medicamentos que van dirigidos al corazón o a la insuficiencia renal (antiinflamatorios, antihipertensivos, antibióticos) es que pueden aumentar la concentración del medicamento por volumen de sangre, en un contexto de deshidratación.
"Pero en ese sentido, siempre lo que decimos es aumentar la hidratación para, de alguna manera, normalizar los niveles de esos fármacos en sangre", ha concluido.
Afectación del sistema periférico
"Ciertos fármacos, como antidepresivos y también ciertos antihistamínicos o algunos antipsicóticos, van a reducir la capacidad de sudoración, por lo que de manera indirecta, la temperatura corporal puede aumentar, así como la sensación de calor", ha señalado. Otros medicamentos, como antiparkinsonianos, antimigrañosos y descongestivos, también tienen este efecto.
¿Qué tenemos que intentar si tenemos esa sensación de aumento de temperatura? "Mantener, por supuesto, siempre el tratamiento farmacológico. Eso es lo primero", ha insistido García. "Y si tenemos esa sensación de aumento de temperatura, intentar refrigerarse un poquito en la medida de lo posible y es evitar la exposición al sol, realizar ejercicio, y por supuesto, aumentar la hidratación.
"Un signo de deshidratación es esa sed intensa, la boca seca", ha explicado y también la fatiga, en casos graves, confusiones y desmayos. Incluso una disminución del rendimiento físico porque se tiene mayor debilidad muscular. "Esto es importante tenerlo en cuenta. Sobre todo en los niños y las personas mayores que muchas veces no nos saben transmitir que tienen esas sensaciones" ha subrayado y después ha insistido en que" hay que ofrecerles continuamente líquido para asegurarnos de que no caen en ningún estado de deshidratación".
Por último, García ha destacado que también hay que prestar atención a los medicamentos fotosensibilizantes (algunos antibióticos, retinoides, antiinflamatorios no esteroideos...) que son aquellos que producen reacciones indeseadas tras la exposición al sol como enrojecimiento e incluso quemaduras.
En definitiva, en estos días de calor intenso hay que protegerse y prestar especial atención a la hidratación y a las personas vulnerables. También es fundamental atender a los consejos sanitarios para evitar un golpe de calor, buscar sitios frescos y utilizar fotoprotectores. Además, hay que almacenar los medicamentos a temperaturas adecuadas y sobre todo no abandonar un tratamiento médico por miedo al calor, consultando las dudas al médico o farmacéutico de referencia.





